Sobredentadura sobre 4 implantes: precio, ventajas y tratamiento en Cartagena
23 de abril de 2026



Núm. Colegiado: 0800476 | Odontólogo especialista en Implantología avanzada y Prótesis sobre dientes e implantes
Si estás buscando una solución estable para recuperar tu sonrisa en Cartagena, la sobredentadura sobre 4 implantes es una de las opciones más recomendadas. Y es que este tratamiento combina la seguridad de los implantes dentales con la comodidad de una prótesis removible, mejorando la calidad de vida del paciente.
En este artículo, te explicaremos en detalle en qué consiste esta prótesis, cuál es su precio y cómo funciona la variante Locator, una de las opciones más innovadoras en este tipo de tratamiento.
¿Qué es una sobredentadura sobre 4 implantes?
Si estás buscando una solución estable para recuperar tu sonrisa en Cartagena, la sobredentadura sobre 4 implantes es una de las opciones más recomendadas. Y es que este tratamiento combina la seguridad de los implantes dentales con la comodidad de una prótesis removible, mejorando la calidad de vida del paciente.
En este artículo, te explicaremos en detalle en qué consiste esta prótesis, cuál es su precio y cómo funciona la variante Locator, una de las opciones más innovadoras en este tipo de tratamiento.
¿Qué es una sobredentadura sobre 4 implantes?
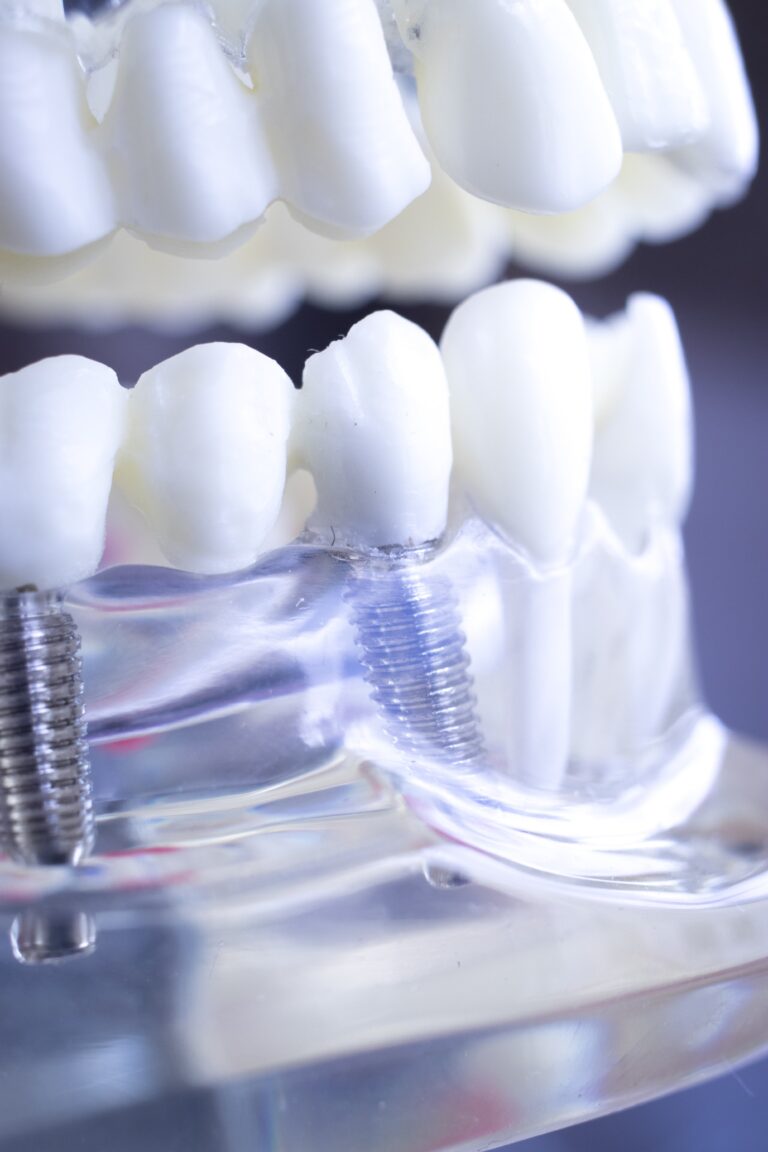
La sobredentadura sobre 4 implantes es un tipo de prótesis que se coloca sobre 4 implantes dentales estratégicamente ubicados en la arcada.
Este sistema permite que la prótesis dental tenga una mayor estabilidad en comparación con una dentadura convencional, pero sin llegar a ser una prótesis fija.
Características principales de esta prótesis
- Se apoya en 4 implantes dentales que actúan como soporte.
- Se puede retirar fácilmente para su limpieza.
- Ofrece una gran estética y funcionalidad, asemejándose a los dientes naturales.
- Reduce la presión sobre las encías, evitando molestias.
- Ayuda a prevenir la pérdida ósea, manteniendo la estructura de la mandíbula.
- Es más estable que las dentaduras postizas tradicionales, permitiendo una mejor masticación y fonación.
Diferencia entre sobredentadura y prótesis fija sobre implantes
Una de las preguntas más frecuentes es la diferencia entre una sobredentadura y una prótesis fija.
La principal diferencia radica en que la sobredentadura es removible, permitiendo al paciente quitarla y limpiarla fácilmente, mientras que la prótesis fija sobre 4 implantes se atornilla de manera permanente, proporcionando una sensación más natural pero con un mayor costo y una cirugía más invasiva.
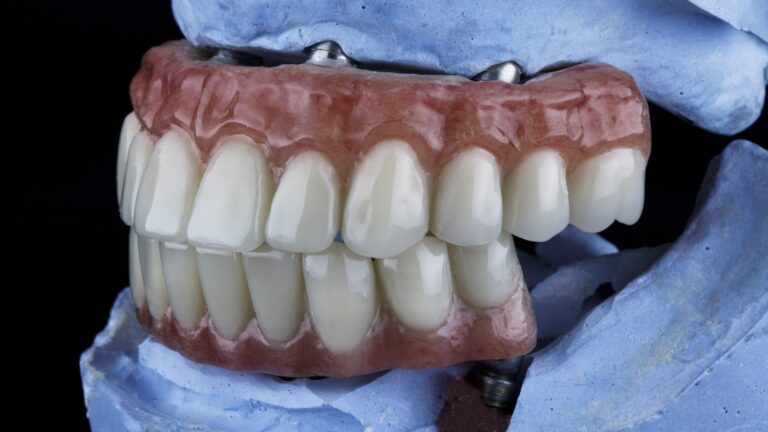

¿Quiénes son candidatos para este tratamiento?
Este tipo de tratamiento está indicado para pacientes que:
- Han perdido todos los dientes en una arcada y buscan una solución más estable que una dentadura convencional.
- No desean someterse a una cirugía más invasiva para una prótesis fija.
- Presentan suficiente hueso en la mandíbula para colocar sobre 4 implantes dentales.
- Desean mejorar su calidad de vida con una solución cómoda y funcional.
Sobredentadura sobre 4 implantes: precio y qué factores influyen
El precio de una sobredentadura sobre 4 implantes puede variar dependiendo de diversos factores. Algunas de las principales variables que influyen en el coste incluyen:
Factores que determinan el sobredentadura sobre 4 implantes precio
- Número y calidad de los implantes dentales: Los materiales y marcas de los implantes pueden afectar el precio final del tratamiento.
- Material de la prótesis dental: Existen sobredentaduras de acrílico, resina y cerámica, cada una con diferente precio y durabilidad.
- Complejidad del procedimiento y colocación de los implantes: En algunos casos, puede ser necesario realizar procedimientos adicionales como injertos óseos.
- Necesidad de injertos óseos previos: Si el paciente ha perdido hueso maxilar, puede ser necesario un procedimiento de regeneración ósea antes de la cirugía de implantes.
- Honorarios de la clínica dental: Dependiendo de la experiencia del especialista y la ubicación de la clínica, el coste puede variar.
- Tipo de anclaje utilizado: Los sistemas de retención como el Locator pueden aumentar el costo debido a sus beneficios adicionales.

Rango de precios aproximado
En general, el sobredentadura sobre 4 implantes precio puede oscilar entre 6.000 y 12.000 euros, dependiendo del caso particular de cada paciente y la tecnología utilizada en el tratamiento. Si se requieren procedimientos adicionales, como injertos óseos o cirugías avanzadas, el coste puede aumentar.
¿Existen opciones de financiación?
Muchas clínicas ofrecen planes de financiación que permiten fraccionar el pago del sobredentadura sobre 4 implantes precio, facilitando el acceso a una prótesis dental de calidad sin afectar el presupuesto del paciente.
Sobredentadura sobre 4 implantes Locator: ¿qué la hace diferente?
La sobredentadura sobre 4 implantes Locator es una variante innovadora que utiliza un sistema de anclaje especial llamado Locator. Este sistema mejora la sujeción de la prótesis removible, proporcionando una mayor estabilidad sin comprometer la comodidad del paciente.
¿Cómo funciona la sobredentadura sobre 4 implantes Locator?
El sistema Locator consta de pequeños aditamentos que se fijan a los implantes y que permiten que la sobredentadura se enganche con precisión, brindando una sujeción segura. A diferencia de los sistemas tradicionales de anclaje, Locator proporciona un ajuste preciso que se mantiene firme con el tiempo.
Beneficios de la sobredentadura sobre 4 implantes Locator
- Mejor sujeción y estabilidad en comparación con otros sistemas de anclaje.
- Mayor comodidad al masticar y hablar.
- Fácil mantenimiento y limpieza de la prótesis.
- Permite una adaptación progresiva, minimizando las molestias iniciales.
- Se puede reemplazar con facilidad en caso de desgaste sin necesidad de cambiar los implantes.
- Reduce la movilidad de la prótesis, brindando mayor seguridad en la vida diaria.
- Prolonga la vida útil de la prótesis y disminuye la necesidad de ajustes frecuentes.
Diferencias entre Locator y otros sistemas de retención
El sistema Locator presenta diferencias clave con respecto a otros mecanismos de fijación de sobredentaduras:
- Mayor flexibilidad de ajuste, permitiendo una mejor adaptación individualizada.
- Menos desgaste de los implantes, al distribuir mejor la presión sobre la prótesis.
- Mayor comodidad para el paciente, ya que permite una colocación y retirada sencilla sin perder estabilidad.
La elección entre una sobredentadura estándar y una sobredentadura sobre 4 implantes Locator dependerá de las necesidades y expectativas del paciente, así como del diagnóstico del especialista.
Si estás considerando una sobredentadura sobre implantes y deseas saber cuál es la mejor opción para ti, en Clínica Dental Peñalver podemos ofrecerte un diagnóstico personalizado y asesorarte en cada paso del proceso.
¿Cómo es el procedimiento de colocación de los implantes?
- Evaluación inicial: Se realiza un estudio detallado de la estructura ósea y la salud oral del paciente mediante radiografías y escáneres digitales.
- Colocación de los implantes dentales: Bajo anestesia local, se insertan los 4 implantes en la mandíbula o el maxilar.
- Cicatrización y osteointegración: Durante un período de 3 a 6 meses, los implantes se fusionan con el hueso, proporcionando una base sólida.
- Colocación de la sobredentadura: Una vez integrados los implantes, se coloca la prótesis, ajustándola para una adaptación óptima.
- Ajustes finales y seguimiento: Se realizan revisiones periódicas para garantizar la comodidad y funcionalidad de la sobredentadura.
Cuidados después del procedimiento
- Mantener una higiene oral adecuada, limpiando la sobredentadura a diario.
- Evitar alimentos extremadamente duros en los primeros días.
- Realizar visitas periódicas a la clínica para ajustar la prótesis si es necesario.
Clínica Dental Peñalver: Confía en nuestros profesionales para tu sobredentadura sobre implantes en Cartagena
La sobredentadura sobre 4 implantes es una excelente alternativa para quienes buscan recuperar la funcionalidad y estética de su sonrisa con una opción más estable que las dentaduras postizas tradicionales. Su capacidad para mejorar la calidad de vida del paciente, su facilidad de mantenimiento y la comodidad que proporciona la convierten en una solución ideal para muchas personas.
Además, la variante Locator permite una sujeción superior, reduciendo la movilidad de la prótesis y aumentando la seguridad al hablar y masticar. Esta tecnología ha revolucionado el campo de la implantología, proporcionando mayor tranquilidad y bienestar a los pacientes que buscan una alternativa cómoda y eficiente.
Si estás interesado en este tratamiento y deseas recibir una valoración personalizada, en Clínica Dental Peñalver contamos con un equipo de especialistas que te asesorarán en cada paso del proceso.
Visita nuestras instalaciones en Cartagena o pide tu cita para una revisión rellenando este formulario web. No dejes que la pérdida de dientes afecte tu día a día. ¡Recupera tu sonrisa y confianza con nosotros!












Núm. Colegiado: 0800476
Odontólogo especialista Rehabilitación Oral y Oclusión
Implantología avanzada
Prótesis sobre dientes e implantes
Ver perfil profesional